Ung thư phổi được xem là sát thủ thầm lặng khi bệnh diễn tiến âm thầm và nguy cơ tử vong cao. Trong Hội thảo “Tầm soát và điều trị ung thư phổi giai đoạn sớm” do Bệnh viện FV vừa tổ chức tại TP.HCM, các diễn giả trong và ngoài nước đã trình bày những tiến bộ mới nhất về tầm soát và điều trị ung thư phổi, mở ra cơ hội điều trị thành công cho nhiều bệnh nhân.


Hội thảo “Tầm soát và điều trị ung thư phổi giai đoạn sớm” do PGS.TS.BS Đỗ Kim Quế – Phó Giám đốc Bệnh viện Thống Nhất, Chủ tịch Hội Phẫu thuật Tim mạch và Lồng ngực châu Á, Chủ tịch Hội Phẫu thuật Tim mạch và Lồng ngực TP. HCM, Phó Chủ tịch Hội Phẫu thuật Tim mạch và Lồng ngực Việt Nam làm chủ tọa. Hơn 430 khách tham dự là các bác sĩ tại TP.HCM và các tỉnh lân cận tham dự để nghe các diễn giả uy tín trong và ngoài nước chia sẻ những kinh nghiệm thực tế trong chẩn đoán và điều trị ung thư phổi.

PGS.TS.BS Đỗ Kim Quế đánh giá cao về tầm quan trọng của hội thảo: “Hội thảo này có ích không chỉ bác sĩ mà còn cho điều dưỡng, bệnh nhân, khuyến khích cộng đồng tầm soát và phát hiện ung thư phổi giai đoạn sớm… Chúng tôi rất vui mừng khi hội thảo không chỉ quy tụ các bác sĩ và các diễn giả trong nước mà cả các diễn giả đến từ Pháp, Singapore, cùng chia sẻ kinh nghiệm, kiến thức điều trị căn bệnh ung thư gây tử vong hàng đầu thế giới này”.
Vì sao điều trị ung thư phổi vẫn là một thách thức?
Trong phần trình bày mở đầu hội thảo, ThS. BS Lương Ngọc Trung – Trưởng khoa Phẫu thuật Lồng ngực và Mạch máu, Bệnh viện FV cho biết, ung thư phổi là căn bệnh nguy hiểm hàng đầu trong các loại ung thư. Theo số liệu của GLOBOCAN 2022, tỷ lệ người mắc ung thư phổi đứng thứ 1 (chiếm 12,4%) trong tổng số các loại ung thư, tỷ lệ tử vong cũng ở mức cao nhất, tới 18,7%.
Dù y học đạt được nhiều thành tựu trong điều trị ung thư nói chung song ung thư phổi vẫn là một thách thức khi tỷ lệ sống sau 5 năm của bệnh nhân rất thấp (13-18%), việc điều trị mất nhiều thời gian và tốn kém. Lý do là người bệnh thường phát hiện bệnh ở giai đoạn trễ, khi đã qua giai đoạn 3A thì hầu như không còn cơ hội phẫu thuật. “Trong số bệnh nhân phát hiện ra bệnh chỉ có 25% các trường hợp có thể được chỉ định mổ để điều trị triệt căn. Đây chính là một gánh nặng lớn cho những người làm lâm sàng”, bác sĩ Trung cho hay.
Vì vậy, việc tầm soát, phát hiện bệnh sớm là vô cùng quan trọng. Ở những giai đoạn sớm, cơ hội điều trị khỏi cao đồng thời giảm bớt gánh nặng về chi phí cũng như tiên lượng sống sau 5 năm của bệnh nhân được cải thiện.
Những tiến bộ trong tầm soát ung thư phổi
ThS. BS Lương Ngọc Trung cho biết, hiện có nhiều phương tiện chẩn đoán ung thư phổi. Trước đây, để tầm soát ung thư phổi bác sĩ sẽ chỉ định chụp X-quang, tuy nhiên phương pháp này không còn được khuyến nghị vì không giúp phát hiện được các nốt nhỏ chừng 5-6mm. Thay vào đó, bệnh nhân được chỉ định chụp CT phổi. Phương pháp này giúp phát hiện những tổn thương nhỏ, từ đó bác sĩ có những chỉ định xét nghiệm chuyên sâu để chẩn đoán xem đó là khối u lành hay ác tính.

Bệnh viện FV đã ứng dụng hầu hết các phương tiện hiện đại trong tầm soát và phát hiện ung thư phổi giai đoạn sớm, như chụp cắt lớp vi tính (CT) liều thấp, MRI, nội soi ống mềm để lấy tế bào, sinh thiết xuyên thành ngực, nội soi phế quản dưới hướng dẫn của siêu âm (EBUS), kỹ thuật siêu âm điều hướng ảo Navigation, theo đó bác sĩ sử dụng Navigation qua đường nội soi, có thể kết hợp với EBUS để có kết quả cao.
Ngoài ra, một kỹ thuật mới là đánh dấu tổn thương bằng chỉ thị màu (ICG) cũng được áp dụng tại FV để phát hiện các tổn thương tại phổi và hệ tiêu hoá. “Chất này được tiêm vào mạch máu người bệnh. Khi tác dụng với tế bào ung thư chất này sẽ đổi màu, điều này giúp phẫu thuật viên nạo hạch, cắt các đốt u phổi một cách chính xác và giảm khả năng bỏ sót các đốt u có nguy cơ”, bác sĩ Trung cho biết.
TS.BS Nguyễn Văn Thọ – Trưởng Bộ môn Lao và bệnh Phổi, Đại học Y Dược TP.HCM cũng đánh giá cao vai trò Nội soi phế quản ống mềm và Nội soi phế quản siêu âm (EBUS) trong chẩn đoán và đánh giá giai đoạn ung thư phổi. Nội soi phế quản ống mềm giúp bác sĩ quan sát đường hô hấp qua một ống soi mềm, thiết bị dạng ống mỏng có gắn camera nhỏ để thu hình ở đầu ống. Thủ thuật này giúp bác sĩ lấy các mẫu dịch nhầy hoặc mô phổi.
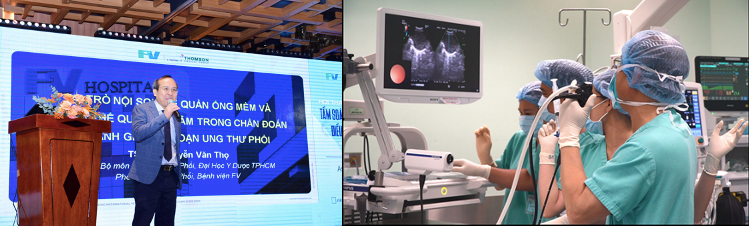
Còn EBUS là kỹ thuật nội soi phế quản được kết hợp thêm siêu âm để quan sát, đánh giá các tổn thương ở các vị trí mà phương pháp nội soi thông thường khó có thể tiếp cận được. Bên cạnh đó kỹ thuật EBUS – TBNA (Nội soi phế quản siêu âm kèm chọc hút hạch xuyên phế quản) giúp sinh thiết chuẩn xác các đốt hạch trung thất hoặc rốn phổi, để đánh giá giai đoạn ung thư phổi, với tỷ lệ tai biến như chảy máu, tràn khí màng phổi, nhiễm trùng, chỉ 1,23%, rất thấp so với các kỹ thuật đi trước.
TS.BS. Nguyễn Văn Thọ cho biết, trên thế giới hiện nay EBUS được xem như “kỹ thuật ưu tiên” trong sinh thiết và chẩn đoán ung thư phổi. Tại Việt Nam rất ít bệnh viện được đầu tư hệ thống này do chi phí cao và cần nhiều thời gian để đào tạo tay nghề cho đội ngũ y bác sĩ.
Ung thư phổi tiến triển âm thầm và ngày càng trở nên một bệnh lý phức tạp trong việc xác định tác nhân gây bệnh, do đó các bác sĩ khuyên đối tượng thuộc nhóm có nguy cơ nên tầm soát ung thư phổi định kỳ. Đó là những người thường xuyên hút thuốc lá, tiền sử gia đình có người bị ung thư phổi, người bệnh có tiền sử phơi nhiễm với các tia radon, phóng xạ, uranium; và nhóm bệnh nhân từ 50-80 tuổi.
Các phương pháp điều trị mới mở ra cơ hội sống cho bệnh nhân ung thư phổi
Hiện nay, các bác sĩ có nhiều “vũ khí” điều trị ung thư phổi, có thể kể đến như phẫu thuật, xạ trị, hóa trị, điều trị đích và liệu pháp miễn dịch… Tại hội thảo, ThS.BS Su Jang Wen – Chuyên gia Phẫu thuật Lồng ngực và Ung thư phổi, O2 Healthcare Group – đã chia kinh nghiệm xử trí các nốt nhỏ ở phổi, nơi có những tế bào ung thư phát triển âm thầm.

Nhờ các tiến bộ về tầm soát, chúng ta có thể phát hiện ra những nốt rất nhỏ trong phổi từ 2-5mm. Trước đây, những nốt nhỏ này sẽ thường ít được chú ý. Tuy nhiên, các nghiên cứu gần đây cho thấy các nốt nhỏ có thể là dấu hiệu ung thư phổi giai đoạn sớm. Khi phát hiện ra các nốt nhỏ này, bác sĩ Su khuyên người bệnh nên cân nhắc phương án phẫu thuật.
“Một bệnh viện về phổi tại Thượng Hải ghi nhận 83% các nốt ở phổi (>5mm) phát triển thành ung thư. Và có tỷ lệ báo động những người ung thư phổi không hút thuốc. Một thực tế là >70% bệnh nhân ung thư phổi được chẩn đoán đã ở giai đoạn tiến triển. Nếu tầm soát sớm thì có nhiều cơ hội cứu sống hơn”, bác sĩ Su cho hay.
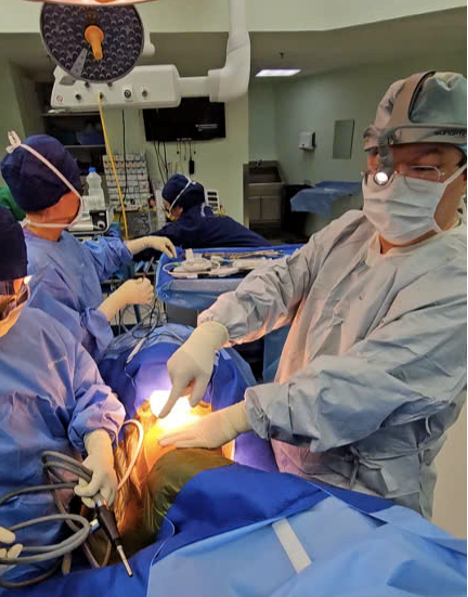
Trong hơn 15 năm qua, bác sĩ Su đã thực hiện thành công hơn 7.000 ca phẫu thuật phổi bằng phương pháp phẫu thuật lồng ngực có video hỗ trợ (VATS). Đây là kỹ thuật xâm lấn tối thiểu với vết mổ chỉ 1,5-3 cm, ít biến chứng và chỉ mất khoảng 30-35 phút can thiệp, giảm đau tối đa. Bác sĩ Su cho biết, có trên 98% bệnh nhân của ông tại Singapore đồng thuận với việc phẫu thuật các nốt nhỏ nghi ngờ ung thư phổi, vì dù kết quả sinh thiết sau đó là lành tính hay ác tính thì bác sĩ cũng đã loại trừ được tâm lý lo âu trước đó của bệnh nhân, từ đó sẽ dẫn tới các bước điều trị tốt hơn cho họ về sau.
Tháng 9.2024 vừa qua, FV đã chính thức hợp tác với O2 thành lập Trung tâm phẫu thuật lồng ngực FV, sẽ cung cấp dịch vụ chẩn đoán và phẫu thuật tất cả bệnh lý lồng ngực, gồm ung thư phổi, u trung thất, ung thư thực quản, tràn khí màng phổi, các bệnh lý thành ngực và phẫu thuật dây thần kinh giao cảm. Bệnh nhân Việt Nam sẽ được điều trị bởi ThS.BS Su Jang Wen và các bác sĩ FV mà không cần bay ra nước ngoài.
Theo Bác sĩ Basma M’Barek – Trưởng Trung tâm Điều trị Ung thư Hy Vọng, Bệnh viện FV, phương pháp xạ trị định vị thân ở phổi (SBRT) là một vũ khí điều trị ung thư phổi quan trọng. Khi xạ trị phổi cần quan tâm đến sự dịch chuyển của khối u theo nhịp thở, vì điều này có thể khiến cho việc chiếu tia bị sai lệch. Tại FV, các bác sĩ đã kết hợp thêm kỹ thuật điều phối nhịp thở chủ động, giúp quản lý sự di động của khối bướu. Phương pháp SBRT sử dụng nhiều chùm tia để cung cấp một liều bức xạ cao tập trung với độ chính xác gần như tuyệt đối cho mô đích cần tiêu diệt và giảm liều nhanh chóng cho các mô lành lân cận.

“Ưu điểm của SBRT so với xạ trị cổ điển là vùng xạ nhỏ, nhắm thẳng vào khối u, hạn chế tổn thương mô phổi, rút ngắn thời gian xạ trị xuống 3-4 lần, thay vì 6-7 lần”, bác sĩ Basma cho hay. Cô đánh giá cao các đơn vị điều trị ung bướu có sự kết hợp của đa chuyên khoa và thành lập được Nhóm chăm sóc đa chuyên khoa (multidisciplinary team – MDT). Từ năm 2003, Bệnh viện FV đã thành lập MDT để đánh giá cho từng ca bệnh ung thư và đưa ra phác đồ điều trị mang tính cá nhân hóa cho từng trường hợp. “Chúng tôi làm việc hằng tuần để cùng các phẫu thuật viên, bác sĩ giải phẫu bệnh, chẩn đoán hình ảnh, đưa ra đồng thuận tối ưu cho từng ca bệnh ung thư”, bác sĩ Basma nói.

Cũng tại hội thảo, TS.BSCKII Lê Tiến Dũng – Phó Giám Đốc, Bệnh viện Phạm Ngọc Thạch chia sẻ kinh nghiệm về chẩn đoán và điều trị ung thư phổi không tế bào nhỏ. Theo ông, việc chẩn đoán và điều trị tại Bệnh viện Phạm Ngọc Thạch và một số cơ sở y tế trong nước đã tiếp cận hầu hết khuyến cáo của các Hiệp hội ung thư và tuân thủ đầy đủ các phác đồ của Bộ y tế. Do có nhiều phương pháp điều trị khác nhau, sử dụng vào từng giai đoạn cụ thể, nên việc các bệnh viện tổ chức được Nhóm chăm sóc đa chuyên khoa (MDT) là rất cần thiết. “Thực tế cho thấy hội chẩn đa chuyên khoa, điều trị đa mô thức phẫu thuật, hóa xạ và thuốc đích hoặc miễn dịch giúp bệnh nhân ung thư phổi kéo dài thời gian sống đồng thời cải thiện chất lượng cuộc sống. Nhưng các bác sĩ vẫn cần nhớ, người bệnh là trung tâm của điều trị, do đó chúng ta cũng phải luôn cân nhắc đến điều kiện kinh tế và tâm lý của họ”, bác sĩ Dũng nhấn mạnh.

Hội thảo “Tầm soát và điều trị ung thư phổi giai đoạn sớm” được các bác sĩ tham dự đánh giá cao bởi những thông tin quan trọng và thiết thực. Những kỹ thuật chẩn đoán và phương pháp điều trị tiên tiến mà các diễn giả trình bày trong hội thảo sẽ mở ra cơ hội sống cho nhiều bệnh nhân ung thư phổi.
| Chương Trình Tầm Soát Ung Thư Phổi tại Bệnh viện FV với giá chỉ: 2,570,000 VNĐ Hiệp hội Ung thư Hoa Kỳ khuyến cáo người từ 55-74 tuổi, có tiền sử hút thuốc lá lâu năm (≥1 gói/ngày trong 30 năm hoặc 2 gói/ngày trong 15 năm) hoặc đã bỏ thuốc trong vòng 15 năm nên thực hiện tầm soát hàng năm bằng chụp CT liều thấp. Chương trình cũng được khuyến cáo cho người từng tiếp xúc với các môi trường độc hại như khói thuốc lá, amiang, radon, asen và các chất hóa học khác. Nếu kết quả bình thường, bệnh nhân vẫn nên kiểm tra hàng năm. Nếu kết quả bất thường, bệnh nhân sẽ được tham vấn với bác sĩ chuyên khoa Hô hấp. Vui lòng liên hệ: (028) 5411 3333 |

 Eng
Eng