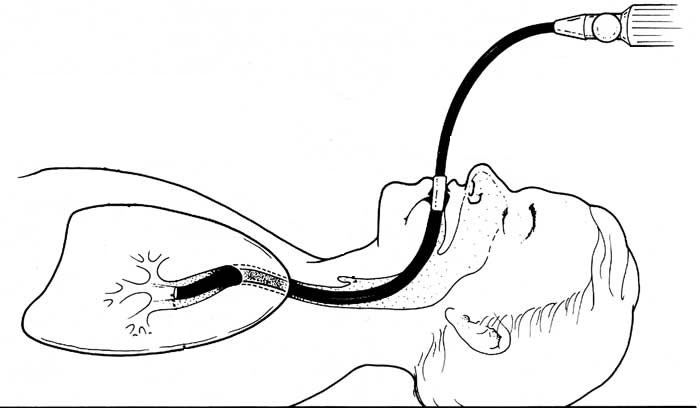
Nội soi phế quản ống mềm (nội soi phế quản sợi quang học) là một thủ thuật giúp bác sĩ quan sát đường hô hấp qua một ống soi mềm (ống soi phế quản), thiết bị dạng ống mỏng có gắn camera nhỏ để thu hình ở đầu ống. Thủ thuật này giúp bác sĩ lấy các mẫu dịch nhầy hoặc mô phổi. Thủ thuật cũng có thể được sử dụng để lấy dị vật hít phải như đậu phộng.
TẠI SAO PHẢI NỘI SOI PHẾ QUẢN?
Có nhiều nguyên nhân cần nội soi phế quản. Các nguyên nhân thường gặp bao gồm: ho ra máu, ho dai dẳng không đáp ứng với các loại thuốc thông thường, nhiễm trùng tại phổi và các phát hiện bất thường trên X-quang ngực.
Các bệnh lý về phổi có thể được phân tích bằng cách nội soi phế quản để lấy mẫu mô phổi qua ống soi. Các mẫu bệnh phẩm được gửi đến phòng xét nghiệm để phân tích, từ đó bác sĩ có thể đưa ra chẩn đoán.
Tình trạng hít dị vật như đậu phộng, răng giả, kim ghim, v.v. vào phổi ít gặp ở người lớn nhưng thường gặp ở trẻ em. Đôi khi, bác sĩ phải dùng một loại kẹp gắp chuyên dụng đưa vào phổi qua ống soi phế quản để lấy dị vật ra ngoài.
CÁCH CHUẨN BỊ ĐỂ NỘI SOI PHẾ QUẢN?
Nội soi phế quản thường được thực hiện ngoại trú và bệnh nhân sẽ về nhà trong ngày. Một số bệnh nhân có thể cần nằm viện qua đêm.
- Bác sĩ sẽ giải thích về thủ thuật và cho bệnh nhân ký bản chấp thuận.
- Đôi khi cần xét nghiệm máu trước thủ thuật.
- Không ăn hoặc uống bất kỳ thứ gì trong vòng 6 giờ trước thủ thuật, tuy nhiên bệnh nhân có thể uống vài ngụm nước đến 2 giờ trước thủ thuật.
- Không hút thuốc lá trước thủ thuật vì điều này có thể làm giảm lượng oxy trong máu.
- Cần thông báo trước cho bác sĩ nếu bệnh nhân có dùng các loại thuốc làm loãng máu như aspirin, warfarin, clopidogrel (Plavix) hoặc thuốc tiểu đường vì bệnh nhân cần tạm ngưng các loại thuốc này trước thủ thuật.
Bệnh nhân có thể cảm thấy buồn ngủ sau thủ thuật, vì vậy cần sắp xếp phương tiện để đưa bệnh nhân đến và rời khỏi bệnh viện.
Nhiều bệnh nhân muốn nghỉ ngơi vào ngày hôm sau, vì vậy nên sắp xếp việc làm, việc chăm con hoặc các công việc khác.
CÁCH THỰC HIỆN NỘI SOI PHẾ QUẢN?
Ống soi phế quản là một ống mềm có gắn camera ở đầu ống. Ống được đưa vào đường hô hấp qua miệng hoặc mũi, rồi đi qua khí quản, sau đó vào phổi của bệnh nhân. Kỹ thuật đưa ống soi qua mũi giúp bác sĩ quan sát rõ đường hô hấp trên. Nếu cần dùng ống soi phế quản lớn hơn thì bác sĩ sẽ đưa ống soi qua miệng.
- Trước khi bắt đầu thủ thuật, bệnh nhân được đặt đường truyền tĩnh mạch. Bệnh nhân được dùng thuốc để giúp thư giãn, giảm ho và giảm kích ứng vùng họng. Răng giả và/hoặc hàm giả sẽ được tháo ra.
- Huyết áp, độ bão hòa oxy và nhịp tim của bệnh nhân được theo dõi qua băng quấn trên cánh tay và máy cảm biến trên ngón tay. Oxy được cung cấp qua ống thông mũi.
- Tiếp theo, bệnh nhân được đặt vào tư thế thích hợp, thường là ngồi đối diện với bác sĩ, hoặc nằm trên ghế nội soi.
- Bác sĩ sẽ xịt thuốc tê vào miệng và họng của bệnh nhân để giảm tình trạng khó chịu và nôn ói, có thể xảy ra khi đưa ống soi vào. Nếu nội soi phế quản qua đường mũi, bệnh nhân sẽ được thoa thuốc tê dạng thạch (jelly) ở một bên mũi. Thuốc tê có vị khó chịu và bệnh nhân bắt đầu cảm thấy họng tê dần, cảm giác như không thể nuốt, nhưng vẫn có thể nuốt được.
- Ống soi phế quản sẽ đi xuống thành sau họng và đi vào đường thở, bác sĩ sẽ dùng thêm thuốc tê để gây tê thanh quản và khí quản.
- Bác sĩ sẽ kiểm tra đường hô hấp và lấy mẫu bệnh phẩm bằng các phương pháp khác nhau:
- Bơm rửa bằng nước muối qua ống soi phế quản rồi hút lại để lấy mẫu phân tích tế bào;
- Đưa bàn chải qua ống soi phế quản để chải các tế bào ở niêm mạc phế quản;
- Dùng kềm sinh thiết chuyên dụng gắn ở đầu một sợi dây mềm để lấy mẫu sinh thiết nhỏ (dưới 2-3 mm).
ĐIỀU GÌ XẢY RA SAU KHI NỘI SOI PHẾ QUẢN?
Sau khi hoàn tất thủ thuật, điều dưỡng sẽ theo dõi bệnh nhân trong phòng hồi tỉnh cho đến khi thuốc an thần hết tác dụng và bệnh nhân đủ tỉnh táo để ra về. Hãy thông báo cho điều dưỡng nếu bệnh nhân bị đau ngực, khó thở hoặc phát hiện có nhiều máu (hơn một muỗng canh) trong đờm. Ho sau khi nội soi phế quản là điều bình thường và đờm có thể lẫn ít máu trong vài ngày. Tình trạng đau họng, đau mũi, hơi đau đầu, mệt mỏi và sốt khởi phát muộn (vài giờ) cũng có thể xảy ra sau thủ thuật.
Điều dưỡng sẽ kiểm tra lại huyết áp, mạch và nhịp thở trước khi bệnh nhân xuất viện. Đường truyền tĩnh mạch sẽ được rút ra.
Bệnh nhân cũng phải đợi cho đến khi thuốc tê hết tác dụng trước khi uống bất kỳ loại chất lỏng nào. Thời gian này có thể mất từ 1 đến 2 giờ.
Không nên hút thuốc lá sau khi nội soi phế quản vì sẽ làm tăng kích ứng đường hô hấp.
CÁC RỦI RO LÀ GÌ?
Nội soi phế quản là một thủ thuật chẩn đoán an toàn và ít rủi ro. Các biến chứng thường ít gặp, nhưng nếu xảy ra thì có thể bao gồm:
- Khó chịu và ho: Khi đưa ống soi phế quản qua mũi, họng và đường thở, nó có thể gây hơi khó chịu. Nó cũng có thể kích thích đường thở dẫn đến ho. Bác sĩ sẽ cố gắng giảm khó chịu và ho bằng cách xịt thuốc tê tại chỗ. Đôi khi bệnh nhân cần dùng thuốc giúp thư giãn hoặc buồn ngủ để giảm khó chịu.
- Rò khí phổi (tràn khí màng phổi): tuy hiếm gặp nhưng ống soi phế quản có thể gây tổn thương đường thở, đặc biệt là khi phổi bị viêm hoặc có bệnh nặng. Nếu thủng phổi, nó có thể gây rò khí (gọi là tràn khí màng phổi). Khi đó, khí rò xung quanh phổi và có thể gây xẹp phổi. Biến chứng này ít gặp nhưng có khả năng xảy ra nếu sinh thiết trong quá trình nội soi phế quản. Nếu lỗ rò lớn hoặc rò liên tục, cần dẫn lưu bằng ống dẫn lưu màng phổi.
- Giảm oxy máu: nồng độ oxy trong máu có thể giảm trong quá trình làm thủ thuật vì một số nguyên nhân. Ống soi phế quản có thể chặn luồng khí đi vào đường thở, hoặc một lượng nhỏ nước muối sinh lý dùng trong quá trình rửa phế quản còn sót lại, khiến nồng độ oxy trong máu giảm xuống. Tình trạng này thường nhẹ và sẽ trở về mức bình thường mà không cần điều trị. Nếu nồng độ oxy trong máu vẫn thấp, bác sĩ sẽ cho bệnh nhân thở oxy hoặc dừng nội soi để bệnh nhân hồi phục.
- Chảy máu có thể xảy ra sau khi sinh thiết hoặc khi ống soi phế quản gây tổn thương khối u trong đường thở. Chảy máu dễ xảy ra hơn nếu đường thở đã bị viêm hoặc tổn thương do bệnh lý. Chảy máu thường ít và tự ngừng. Đôi khi cần dùng thuốc bơm qua ống soi phế quản để cầm máu. Một số hiếm trường hợp, chảy máu có thể dẫn đến suy hô hấp nặng.
KHI NÀO CÓ KẾT QUẢ?
Sau thủ thuật, bác sĩ sẽ thảo luận một số kết quả ban đầu với bệnh nhân. Các mẫu bệnh phẩm sẽ được gửi đến phòng xét nghiệm để phân tích. Thời gian xét nghiệm có thể mất khoảng 7 đến 10 ngày để có kết quả phân tích mô học cuối cùng; một số trường hợp có thể cho kết quả sớm hơn.
Bệnh nhân thường phải quay lại gặp bác sĩ để thảo luận về kết quả xét nghiệm một vài ngày sau thủ thuật.

 Eng
Eng